
Le patient est allongé sur une table et celle-ci va se déplacer à travers un anneau. Cet anneau contient un tube à rayons X ainsi qu'un ensemble de détecteurs. Avec la tomodensitométrie axiale, c'est le faisceau de rayons X qui tourne autour du patient et, durant l'examen, le patient doit rester allongé, immobile sur la table. Les détecteur à rayons X constituent l'équivalent du film: ce sont eux qui vont recueillir les caractéristiques des faisceaux de rayons X qui ont traversé le corps du patient. Ces informations sont analysées par un ordinateur et vont permettre de créer une image.
à chaque rotation et pour chaque degré parcouru par le tube, les détecteur reçoivent une information sur la quantité de rayons X traversant le patient. Les multiples données numériques reçues par le calculateur permettent de construire des images correspondant à des tranches successives de la région étudiée. Ces tranches successives correspondent à ce qu'on appelle scientifiquement des coupes axiales (fig.1).
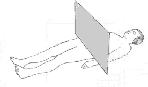
Note: C'est le mouvement lent (l'avancée) de la table à travers l'anneau (dans lequel tourne le tube à rayons X) qui permet l'acquisition continue/successive des coupes axiales de toute une région.
Avec le scanner, il n'y a plus de superposition des différents organes sur une même image comme avec une radiographie du thorax par exemple. Sur une coupe tomodensitométrique, les organes peuvent être étudiés individuellement (fig.2). La gamme de gris des images obtenues avec la tomodensitométrie permet de détecter des différences entre les tissus: os (blanc), parenchyme pulmonaire aéré (noir) et muscle (gris). La taille minimale de détection des lésions (résolution) est également grandement améliorée avec le scanner. Ces faits expliquent la supériorité de détection des lésions pulmonaires du scanner (tomodensitométrie) sur la radiographie standard du thorax.

Les images fournies par le scanner sont dans le plan axial. Grâce aux données brutes stockées sur les disques durs du calculateur, les programmes informatiques permettent de reconstruire des images dans le plan sagittal ou coronal (fig.3). Plus les coupes axiales natives sont fines, meilleure est la résolution des reconstructions sagittales ou coronales.

Les images 4 et 5 proviennent d'un examen tomodensitométrique d'une jambe. Les images 6 et 7 proviennent d'un examen tomodensitométrique du thorax.
En manipulant les données numériques des images, de multiples et nouvelles informations peuvent être recueillies et l'on obtient une vision (donc des informations) différente d'un même organe. Voici deux coupes CT axiales d'une jambe: la première fois vue sous l'angle "osseux" (fig.4) puis la seconde fois sous l'angle "tissus mous" (fig.5). Ces manipulations numériques permettent d'acquérir simultanément des informations sur les structures osseuses et sur les parties molles de la jambe.


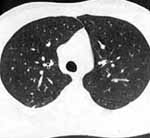
Voici deux coupes tomodensitométriques du thorax: la première fois vue sous l'angle "médiastinale" (fig.6) puis la deuxième fois sous l'angle "parenchyme pulmonaire" (fig.7). Ces manipulations numériques nous permettent d'avoir simultanément des informations sur les structures médiastinales (ganglions, vaisseaux, etc.) et l'état du parenchyme pulmonaire (bulles d'emphysème, tumeur, etc.).

L'information est tirée des différences d'absorption du rayonnement X entre le tissu normal et le tissu pathologique. Plus la différence d'absorption est importante, plus la lésion est facilement détectable. A l'inverse, si le tissu pathologique a des propriétés radiologiques voisines du tissu sain, il peut être difficilement identifiable.
L'injection intra veineuse de contraste apporte clairement une information supplémentaire. Elle apporte une information diagnostique:
• sur le plan anatomique (localisation des vaisseaux dans le thorax versus ganglion)
• sur le comportement angiodynamique des lésions
• la structure des lésions.
Cette information peut permettre de formuler une hypothèse sur la nature de la lésion observée (= caractérisation).
L'aspect tomodensitométrique d'un tissu est décrit en fonction de sa densité par rapport aux structures adjacentes.
Une lésion peut être décrite comme:
• hyper-dense (= couleur claire)
• hypo-dense (= couleur sombre) ou iso-dense (= couleur identique) par rapport au tissu de voisinage.
En général, une lésion iso-dense n'est découverte que par les anomalies anatomiques qui découlent de son expansion (compression de vaisseaux, déformation du contour des organes).
La densité d'une lésion peut varier ou non après injection intraveineuse de contraste. Lors de l'examen, l'aspect de la lésion peut varier en fonction du temps et c'est cet aspect dynamique qui permet de caractériser des lésions comme l'hémangiome hépatique
Lorsque la lésion est kystique, sa densité est située entre 0 et 10 unités Hounsfield. La densité du sang frais est aux alentours de 50-60 unités Hounsfield. A noter que la densité d'un hématome diminue progressivement au cours d'une à deux semaines. Pour la graisse, la densité se situe entre -40 et -140 unités Hounsfield.



Pour l'exploration cérébrale, dans les régions où l'IRM est facilement accessible, le scanner est un peu tombé en désuétude. Ses indications concernent aujourd'hui essentiellement les patients ayant eu un traumatisme crânien ou chez qui l'on soupçonne une hémorragie intracrânienne. Cet examen est aussi effectué avant une ponction lombaire pour exclure une hypertension intra crânienne. L'imagerie par résonance magnétique donne un tel luxe de détails dans la description de l'anatomie, de la matière grise/blanche, des noyaux cérébraux qu'elle a supplanté le scanner dans la recherche de pathologies cérébrales non traumatiques.
Pour l'exploration du thorax, le scanner reste encore aujourd'hui le meilleurs examen radiologique. Il permet une excellente appréciation du parenchyme pulmonaire ainsi que du médiastin. Comme la question a été posée à de multiples reprises, on souligne que la résolution d'un scanner dédié à l'étude du thorax ne permet pas de détecter un petit cancer du sein. (Point barre!)
Pour l'exploration de l'abdomen, le scanner reste encore aujourd'hui l'un des meilleurs examens radiologiques. Il permet une bonne appréciation de tous les organes intra-abdominaux «pleins». Pour une recherche d'abcès ou de pathologies intestinales inflammatoires comme la diverticulite, le scanner est la modalité de choix. L'amélioration des performances des scanners et des softwares a permis l'émergence de nouvelles indications de la tomodensitométrie: la coloscopie virtuelle. Celle-ci est une technique dédiée à la recherche des polypes ou des tumeurs coliques.
La technique du cholangioCT permet l'étude des voies biliaires intra- et extra-hépatiques. L'entéroCT est dédié à l'étude de l'intestin grêle. Ces dernières techniques sont en compétition avec l'IRM.
A noter que pour des raisons techniques, un scanner abdominal ne peut pas détecter des hernies discales lombaires même si le rachis fait partie de la région examinée. Une hernie discale ne peut être mise en évidence que par un examen tomodensitométrique dédié uniquement au rachis lombaire.
Le scanner reste l'examen de choix dans l'évaluation de lésions osseuses comme des fractures. Toutefois, il est supplanté par l'IRM dans la recherche d'une infiltration métastatique osseuse diffuse, dans l'étude de structures non-osseuses comme les disques intervertébraux ou la moelle épinière, dans la recherche de pathologies méniscales ou ligamentaires (genou par exemple).
Le scanner (angioCT) est devenu l'examen de routine dans des pathologies vasculaires comme la recherche d'embolies pulmonaires ou d'une dissection aortique.
Le scanner a peu d'utilité dans l'étude des parties molles si ce n'est pour rechercher des calcifications dans une tumeur. Il a été totalement remplacé par l'IRM dans ce domaine-là.
Le scanner et l'IRM sont deux modalités qui utilisent des techniques différentes: les rayons X pour la première; les champs magnétiques pour la seconde. Par conséquent, ces modalités ne «voient» pas la même chose et, donc, les informations fournies sont différentes. Ce sont aussi deux modalités qui peuvent être complémentaires.
Chacune des deux modalités a ses forces et ses faiblesses:
• L'IRM a une sensibilité élevée de contraste (= possibilité de distinguer de multiples catégories de tissus mous) et elle excelle dans la recherche des lésions des systèmes musculosquelettiques ou du système nerveux cérébral.
A noter que l'IRM a une résolution inférieure à celle de la tomodensitométrie.
• La tomodensitométrie axiale fournit des images de très hautes résolutions de l'abdomen ou du thorax. Facilité d'installation des patients, bonne tolérance, rapidité d'acquisition des images sont des autres qualités de l'examen tomodensitométrique à mentionner. La tomodensitométrie excelle également dans la recherche des fractures, de calcium ou de sang dans les tissus. C'est pour toutes ces raisons que le scanner cérébral reste l'examen-roi dans les lésions traumatiques (hématome sous-dural) ou la recherche d'hémorragie.
à noter que la tomodensitométrie a une résolution de contraste très inférieure à celle de l'IRM.
L'examen tomodensitométrique est un examen efficace et éprouvé. Les risques liés aux rayons X, l'administration de produit de contraste, etc. sont discutés sur leurs pages propres accessible par le menu déroulant sous la rubrique «Risques»
Pour la plupart des examens tomodensitométriques, il est nécessaire d'injecter un petit volume de contraste dans un temps assez bref. Ceci se fait par l'intermédiaire d'une pompe et d'un cathéter généralement placé dans une veine du pli du coude. Lorsque le cathéter est mal positionné dans la veine ou qu'il existe une fragilisation des parois veineuses, lors de l'injection, sous l'effet de la pression, le produit de contraste peut sortir de la veine, se déposer dans les tissus mous de voisinage et provoquer la formation d'un hématome. Le médecin ou le technicien en charge de l'examen est présent lors de cette injection et peut l'arrêter à tout moment, de sorte que cette complication est rare. En cas de survenue, un traitement local est rarement nécessaire.
• Cohan RH, Dunnick NR, Leder RA, Baker ME. Extravasation of nonionic radiologic contrast media: efficacy of conservative treatment. Radiology. 1990 Jul;176(1):65-7.
• Birnbaum BA, Nelson RC, Chezmar JL, Glick SN. Extravasation detection accessory: clinical evaluation in 500 patients. Radiology. 1999; 212:431-438.
• Wang CL, Cohan RH, Ellis JH, Adusumilli S, Dunnick NR. Frequency, management, and outcome of extravasation of nonionic iodinated contrast medium in 69,657 intravenous injections. Radiology. 2007 Apr;243(1):80-7.
Les images obtenues lors d'un examen tomodensitométrique sont de type "numériques". Elles peuvent être donc stockées sur des supports comme un CD ou un DVD. Elles peuvent être fixées sur des "films" via une imprimante laser. Les examens tomodensitométriques peuvent être archivés dans des systèmes informatiques et de gestions d'informations médicales (PACS, RIS).
1972 Premier scanner construit (EMI Mark I head scanner)
Hounsfield GN computerized transverse axial scanning (tomography). Br J Radiol 1973;46:1016
1984 scanner à faisceau d'électrons (Imatron, Electron Beam Tomography (EBT))
1990 Apparition du scanner hélicoïdal
Kalender WA, Seissler W, Klotz E, Vock P Single-breath-hold technique, continuous transport, and continuous scanner rotation. Radiology 1989;176:181
1993 CT scanner 2 barrettes (Elscint)
1997 La nouvelle révolution: le scanner à 4 barrettes avec un temps de rotation inférieure à 1 seconde.
Klingenbeck-Regn K, Schaller S, Flohr T, Ohnesorge B, Kopp AF, Baum U Subsecond multi-slice computed tomography: basics and applications. Eur J Radiol. 1999 Aug;31(2):110-24.
2000s CT scanner 8 barrettes
2003s CT scanner 16 barrettes
2005s CT scanner 64 barrettes + CT scan "double source"
2007s CT scanner 256 barrettes